Инфильтрационная анестезия. Мандибулярная анестезия. Виды, методика проведения.
Целевой пункт
— нижнечелюстное отверстие, через которое нижний альвеолярный нерв входит в канал, расположен на внутренней поверхности ветви нижней челюсти.
Местонахождение нижнечелюстного отверстия
. Расстояние от краев нижней челюсти: от переднего края нижней челюсти — 15 мм, от заднего — 13 мм, от полулунной вырезки - 22 мм и от нижнего края нижней челюсти — 27 мм (рис. 93, А).
Рис. 93. .
А — нижняя челюсть снаружи, несколько спереди и сверху (В. П.Воробьев, 1946): — суставной отросток; 2— венечный отросток; 3 — передний край ветви нижней челюсти; 4 — нижнечелюстное возвышение (торус); 5— височный гребешок; 6— позадимолярная ямка; 7 — нижнечелюстное отверстие; 8 — язычок нижней челюсти; 9 — подбородочное отверстие.
Б — ветвь нижней челюсти: 1 — нижнеальвеолярный нерв, 2 — внутренняя крыловидная мышца.
Высота расположения отверстия у взрослых отвечает уровню жевательной поверхности нижних моляров, у детей и людей преклонного возраста — немного ниже. Снизу и спереди нижнечелюстное отверстие прикрыто костным выступом (язычком нижней челюсти). В связи с этим обезболивающий раствор нужно вводить на 7-10 мм выше уровня отверстия, где нерв перед вхождением в нижнечелюстной канал проходит в костной желобинке, наполненной рыхлой клетчаткой и в которой хорошо распространяется анестетик.
ВЫВОД
: чтобы подойти к целевому пункту, иглу нужно вколоть на 7-10 мм выше уровня жевательной поверхности нижних моляров (рис. 94, А).

Рис. 94.
. (Г.П. Рузин, М.П. Бурых, 2000)
А — на нижнечелюстной кости. Игла проходит на 7-10 мм выше жевательной поверхности нижних моляров, конец иглы находится в крыло-челюстном пространстве в костной желобинке (sulcus n. mandibularis). 1 — уровень жевательной поверхности нижних моляров; 2—язычок нижней челюсти; 3 — крыло-челюстное пространство.
Б — на вертикальном срезе.
В — на горизонтальном срезе препарата.
Инъекционный инструментарий (для всех видов внутриротовой мандибулярной и торусальной анестезии): карпульный или одноразовый пластмассовый шприц на 2 мл, игла длиной 41,5-50 мм.
Техника проведения мандибулярной анестезии с помощью пальпации
1. Пациент максимально широко открывает рот.
2. Палец фиксируют в позадимолярной ямке (см. рис. 95А, Б, В): при правосторонней мандибулярний анестезии — указательный палец левой руки, при левосторонней — большой палец. Укол справа и слева выполняют правой рукой. Сначала находят позадимолярную ямку. От венечного отростка к язычной стороне альвеолярного отростка нижней челюсти спускается костный тяж — височный гребешок, между передним краем нижней челюсти и височным гребешком размещено небольшое углубление треугольной формы — позадимолярная ямка. При широко открытом рте пациента пальцем находят передний край ветви нижней челюсти на уровне дистального края коронки третьего нижнего моляра (при его отсутствии сразу же за вторым моляром). Переместив палец немного ксредине, попадают в позадимолярную ямку. Палец фиксиpyют в позадимолярной ямке так, чтобы кончик ногтя прощупывал ее внутренний край (ножку височного гребешка) (рис. 95, А).
3. Шприц расположен на уровне премоляров противоположной стороны.
4. Иглу вкалывают возле края ногтя, к середине от ножки височного гребешка, на 7-10 мм выше жевательной поверхности третьего нижнего моляра.
5. Иглу продвигают кзади, на глубине 5-7 мм она достигает кости, вводят 0,3-0,5 мл анестетика, выключая язычный нерв.
6. Не теряя контакта с костью, продвигают иглу еще на 20-25 мм кзади, проводят аспирационную пробу, вводят 1,5-2 мл анестетика. Обезболивание наступает через 5—10 мин (рис. 95 Г).

Рис. 95. . Палец опускается от внешнего края ветви нижней челюсти в позадимолярную ямку. А, Б, В — ощупывание переднего края ветви нижней челюсти; Г— шприц расположен на уровне премоляров противоположной стороны. Место укола на 10 мм выше жевательной поверхности третьего нижнего моляра
Примечание
. Если в связи с анатомическими особенностями нижней челюсти при продвижении иглы теряется контакт с костью, шприц перемещают к резцам.
Предпосылкой успеха является
то, что игла, достигнув кости, при ее продвижении на расстоянии 20-25 мм не должна терять контакт с ней. В момент введения анестетика кончик иглы должен обязательно касаться кости.
Анатомические особенности нижней челюсти
. Ветвь нижней челюсти расположена не строго в сагиттальний плоскости, а несколько под углом к ней, при этом передний ее край находится ближе, а задний дальше от средней линии. Уровень наклона ветви челюсти у каждого пациента разный, поэтому, уколов иглу к кости на 5-7 мм, не всегда можно продвинуть ее к целевому пункту — костной желобинке над нижнечелюстным отверстием. В таком случае шприц перемещают к резцам, иглу продвигают на глубину 20-25 мм, не теряя контакта с костью, и достигают целевого пункта.
Аподактильная мандибулярная анестезия (общеизвестный метод)
При выполнении анестезии аподактильным способом основным ориентиром является крылочелюстная складка
. Она расположена к середине от височного гребешка и может быть широкой, узкой или иметь обычный (средний) поперечный размер.
1. Пациент максимально широко открывает рот. Стоматологическим зеркалом, которое держат в левой руке, отодвигают угол рта и щеку ксредине.
Место укола
: за нижними молярами видно крылочелюстную складку, латеральнее (за этой складкой) расположена желобинка, которую делят на три равные части и делают укол впереди от нее между верхней и средней третями ее длины на 10мм выше жевательной поверхности нижних моляров (рис. 96).
2. Шприц располагают на премолярах или на первом нижнем моляре, иглу направляют перпендикулярно к плоскости ветви нижней челюсти, для этого цилиндром шприца нужно отодвинуть угол рта кзади.
3. Иглу углубляют в мягкие ткани на 20-25 мм до упора ее кость. Проводят аспирационную пробу, вводят 1,5-2 мл анестетика. Обезболивание наступает через 5-10 мин.

Рис. 96.
(Н. Evers,G. Haegerstam, 1990):
— стоматологическим зеркалом щека отведена в сторону;
— цилиндр шприца оттягивает угол рта кзади, шприц находится на уровне нижних моляров противоположной стороны;
— на канюле пометка со стороны острия иглы (срез иглы направлен к кости). НЕДОСТАТКИ: анестезия выполнена короткой иглой длиной 25 мм. В случае перелома иглы в участке канюли отломок сложно извлечь из мягких тканей (возможно прийдется применять оперативное вмешательство)
Аподактильная мандибулярная анестезия по А. Е. Верлоцкому
Выполняется аналогично предыдущей анестезии.
Место укола
: внешний отдел крылочелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних моляров (при отсутствии моляров — на середине расстояния между задними концами альвеолярных отростков нижней и верхней челюстей). При значительной ширине крылочелюстной складки иглу вкалывают по ее середине. Если эта складка узкая и расположена вблизи слизистой оболочки щеки, иглу вкалывают во внутренний ее край (рис. 97).
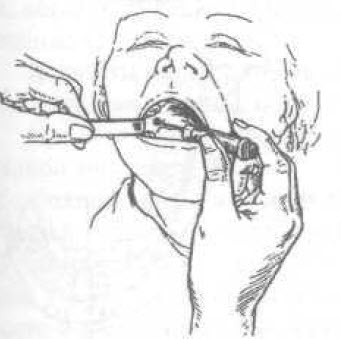
Рис. 97. Аподактильная мандибулярная анестезия поА.Е. Верлоцкому (В.И. Заусаев с соавт., 1981)
Примечание
: аподактильные способы мандибулярной анестезии в США и Европе распространены мало, поскольку стоматологи считают эту методику неточной.
Зона обезболивания при мандибулярной анестезии
: все зубы соответствующей стороны челюсти, альвеолярный отросток, десны с вестибулярной и язычной стороны, слизистая оболочка дна полости рта, передние 2/3 языка, половина нижней губы, кожа подбородка на стороне анестезии. С вестибулярной стороны десны от середины второго премоляра к середине второго моляра иннервируются щечным нервом. Для их обезболивания нужно выключить щечный нерв или дополнительно ввести в переходную складку возле соответствующего зуба 0,3—0,5 мл анестетика. и клыка неполное из-за анастомозов противоположной стороны (рис. 98 А).

Рис. 98. А —. Б —зона обезболивания при торусальной анестезии (объяснение в тексте)
Продолжительность анестезии
: от 1,2-2 до 4-6 ч (при применении анестетика среднего действия (лидокаина) обезболивание длится в среднем 2 ч, при применении сильного анестетика (артикаина) — 4-6 ч.
Применение
: при длительных, травматических вмешательствах (операциях) на зубах и в области альвеолярного отростка нижней челюсти, при воспалительных процессах (периостите, остеомиелите), при вмешательствах на нижних молярах.
ОСЛОЖНЕНИЯ
:
1. Контрактура нижней челюсти. Возникает при введении некачественного обезболивающего раствора, при травмировании крылочелюстной мышцы (введение иглы медиальнее крылочелюстной складки, многоразовое, 2-5 раз, повторение анестезии с последующим травмированием мышцы, надкостницы и кости).
2. Повреждение сосудов с образованием гематомы, попадание анестетика в кровеносное русло, травмирование нижнеальвеолярного нерва.
3. Перелом иглы в участке канюли.
Предупреждение осложнений
Обязательное проведение аспирационной пробы. Не использовать некачественные (малоизвестных фирм) и короткие иглы, пользоваться иглами длиной 41,5—50 мм, тогда отломок иглы можно легко захватить инструментом (пинцетом, зажимом) и немедленно удалить из мягких тканей.
Возможные ошибки введения иглы при мандибулярной анестезии
1. После укола игла, пройдя 5-7 мм, упирается в кость. Это означает, что кончик ее коснулся костного выступа, не достигнув места входа нерва в нижнечелюстной канал. Если ввести сюда анестетик, болевую чувствительность утратит только слизистая оболочка преддверия дна полости рта и язык (обезболивание язычного нерва).
В этом случае необходимо слегка оттянуть иглу назад, отклонить цилиндр шприца кпереди (к резцам), направить иглу назад и немного вверх до упора в кость. Игла должна пройти путь в мягких тканях не менее 15—25 мм.
2. Возможен обратный вариант: игла входит в мягкие ткани на значительную глубину — 35-40 мм, не встречая кости.
Это означает, что: а) может случиться, что у пациента сильно развернуты углы нижней челюсти;
б) игла направлена неправильно — не строго с противоположной стороны и двигается параллельно ветви нижней челюсти, нигде не касаясь ее.
В таком случае нужно наполовину вытянуть иглу и отклонить цилиндр шприца кзади, максимально отодвинув противоположный угол рта, и закончить инъекцию.
Помните
: обезболивающий эффект наступит только тогда, когда игла коснется кости, пройдя в мягких тканях расстояние 15-25 мм.
Когда Вы вводите анестетик в мягкие ткани (внутренняя крыловидная мышца), обезболивания не наступает.
Предложен ряд модификаций внутриротовой мандибулярной анестезии. Все они сводятся к тому, что нужно ввести обезболивающий раствор на внутренней поверхности ветви нижней челюсти, от нижнечелюстного возвышения к язычку нижней челюсти, где проходит нижний альвеолярный нерв (рис. 99).

Рис. 99. Расположение нижнего альвеолярного нерва на внутренней поверхности ветви нижней челюсти
.
1 — положение иглы при торусальной анестезии; 2— положение иглы при мандибулярной анестезии; 3 — нижнеальвеолярный нерв. В участке 1-2 (между торусом и нижнечелюстным отверстием) нижний альвеолярный нерв находится на внутренней поверхности ветви нижней челюсти и его легко достичь. Если врач в пределах этой области введет анестетик, качественное обезболивание нижней челюсти обеспечено
Если врач в этом участке достигнет кончиком иглы кости и введет анестетик, качественное обезболивание нижней челюсти ему обеспечено (рис. 100).

Рис. 100. Распространение (диффузия) обезболивающего раствора при мандибулярной анестезии в рыхлой клетчатке крылочелюстного пространства
3. Выполнили инъекцию, наступила анестезия, но слизистая оболочка с вестибулярной стороны чувствительна (от середины второго премоляра к середине второго моляра). Это означает, что не обезболен щечный нерв. Проводим обезболивание щечного нерва или дополнительно проводим в переходную складку в области соответствующих зубов.
Рекомендуем
: начинающему врачу освоить более простые виды анестезии, при которых путь иглы прямой, например, торусальную анестезию.
Используемые материалы : Местное обезболивание в амбулаторной стоматологии. Кононенко Ю.Г., Рожко Н.М., Рузин Г.П.; 2-е издание, перераб. и доп. —Москва: - издательство "Книга плюс", 2004.
Мандибулярная анестезия - раздел Медицина, АНАТОМИЧЕСКИЕ ОСОБЕННОСТИ СТРОЕНИЯ И ИНЕРВАЦИИ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ. ОБЩЕЕ И МЕСТНОЕ ОБЕЗБОЛИВАНИЕ В СТОМАТОЛОГИИ Анестезия У Нижнечелюстного Отверстия Позволяет ВыклюЧить Периферические Вет...
Анестезия у нижнечелюстного отверстия позволяет выключить периферические ветви нижнечелюсшого нерва - нижний альвеолярный и язычный нервы.
Для правильного выполнения анестезии необходимо знать топографию нижнечелюстного отверстия. Оно находится на внутренней поверхности ветви челюсти (от переднего края ветви челюсти на расстоянии 15 мм, от заднего - 13 мм, от вырезки нижней челюсти - 22 мм и от нижнего края нижней челюсти - 27 мм). У взрослого человека это отверстие расположено на уровне жевательной поверхности нижних моляров, у стариков и детей - несколько ниже. Спереди отверстие прикрыто костным выступом (язычком нижней челюсти). В связи с этим для лучшего доступа анестетика к нерву инъекцию делают на 0,75-1,0 см выше уровня отверстия, т.е. над верхним полюсом язычка нижней челюсти. В этой области нерв лежит в костном желобке, где имеется рыхлая клетчатка, которая позволяет анестетику хорошо распространяться. Мандибулярную анестезию выполняют внутриротовым и внеротовым доступами.
Внутриротовой доступ. Используют 2 способа внутриротовой мандибулярной анестезии: пальпаторный и аподактильный (без пальпации).
Анестезия с помощью пальпации (пальпаторный метод). Для ее проведения необходимо пальпаторно определить расположение позадимолярной ямки и височного гребня (crista temporalis), который является ориентиром для вкола иглы. Височный гребень - это костный валик, идущий от венечного отростка к язычной стороне альвеолярной части нижней челюсти. В нижнем отделе этот гребень разделяется на внутреннюю и наружную ножки, которые ограничивают небольшой участок - позадимолярный треугольник. Это анатомическое образование следует отличать от позадимолярной ямки (fovea retromolaris), которая располагается между передним краем ветви нижней челюсти и височным гребнем. Следовательно, позадимолярная ямка расположена латеральнее позадимолярного треугольника. Если анестезию проводят справа, костные ориентиры пальпируют указательным пальцем левой руки, а если слева, то большим пальцем левой руки. Пациента просят максимально открыть рот и пальпируют передний край ветви нижней челюсти на уровне дистального края коронки третьего моляра (при его отсутствии - сразу за вторым моляром). Переместив палец несколько кнутри, определяют височный гребень, после чего фиксируют палец в позадимолярной ямке, которая ограничена этими анатомическими образованиями. Расположив шприц на уровне премоляров противоположной стороны, производят вкол иглы кнутри от височного гребешка и на 0,75-1,0 см выше жевательной поверхности третьего моляра, затем продвигают иглу кнаружи и кзади. На глубине 0,5-0,75 см игла достигает кости. В этой области выпускают небольшое количество раствора анестетика для выключения язычного нерва, который расположен кпереди от нижнего альвеолярного нерва. Затем переводят шприц на область резцов и продвигают иглу вверх, кзади и кнаружи, т.е. параллельно внутренней поверхности ветви нижней челюсти, на глубину 2 см до костного желобка, где расположен нижний альвеолярный нерв до вхождения его в канал нижней челюсти, и вводят остальное количество анестетика. При использовании современных анестетиков амидной группы (ультракаин Д-С, ультракаин Д-С форте) количество вводимого раствора составляет в среднем около 2 мл.
Аподактильный метод. Основным ориентиром при проведении этого метода является крыловидно-нижнечелюстная складка (plica pterigomandibularis), которая четко определяется при широко открытом рте, может быть широкой, узкой или средней ширины. Складка расположена кнутри от височного гребня. Пациента просят широко открыть рот, шприц располагают на уровне премоляров нижней челюсти или первого моляра противоположной стороны. Вкол иглы производят в наружный скат крыловидно-нижнечелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних моляров (при их отсутствии - на середине расстояния между гребнями альвеолярного отростка и альвеолярной части). Иглу продвигают кнаружи и кзади до контакта с костной тканью (на глубину 1,5-2,0 см), после чего вводят анестетик для выключения нижнего альвеолярного и язычного нервов. Крыловидно-нижнечелюстная складка - менее достоверный ориентир, чем височный гребень.
По показаниям (например, затрудненное открывание рта) мандибулярная анестезия осуществляется внеротовым путем.
Внеротовые доступы. Анестезия доступом из поднижнечелюстной области. Определяют проекцию нижнечелюстного отверстия на коже. Это отверстие расположено на середине линии, проведенной от верхнего края козелка ушной раковины к месту пересечения переднего края жевательной мышцы с основанием нижней челюсти.
Вкол иглы производят в области основания нижней челюсти, на 1,5 см кпереди от угла челюсти. Иглу продвигают вверх на 3,5-4,0 см по внутренней поверхности ветви нижней челюсти параллельно заднему ее краю. Во время продвижения иглы необходимо сохранять контакт иглы с костью. Вводят обезболивающий раствор. Затем, продвинув иглу вверх еще на 1 см, вводят оставшийся анестетик, выключая язычный нерв.
Подскуловой способ (Берше-Дубова). Вкол иглы производят под нижним краем скуловой дуги, на 2 см кпереди от основания козелка ушной раковины. Иглу располагают перпендикулярно к коже и продвигают на 3,0-3,5 см к средней линии строго горизонтально, чтобы она оказалась между головками наружной крыловидной мышцы, где нижний альвеолярный и язычный нервы расположены рядом. По мере продвижения иглы постепенно выпускают раствор анестетика. Обезболивание наступает через 10-20 мин.
Зона обезболивания при выключении нижнего альвеолярного и язычного нервов: все зубы нижней челюсти соответствующей половины, костная ткань альвеолярной части и частично тела нижней челюсти, слизистая оболочка альвеолярной части с вестибулярной и язычной стороны, слизистая оболочка подъязычной области и передних 2/3 языка, кожа и слизистая оболочка нижней губы, кожа подбородка на стороне анестезии. Часть слизистой оболочки альвеолярной части нижней челюсти с вестибулярной стороны в пределах от середины второго премоляра до середины второго моляра иннервируется, помимо нижнего альвеолярного нерва, щечным нервом. Для полного обезболивания этого участка слизистой оболочки необходимо дополнительно ввести 0,5 мл анестетика в переходную складку по типу инфильтрационной анестезии.
Обезболивающий эффект при мандибулярной анестезии наступает через 15-20 мин. Продолжительность анестезии составляет 1 - 1,5 ч. Выраженность обезболивания в области клыка и резцов меньше из-за анастомозов с противоположной стороны.
Осложнения: онемение тканей глотки и повреждение внутренней крыловидной мышцы с последующим развитием контрактуры нижней челюсти, образование гематомы, неврит нижнего альвеолярного или язычного нерва, перелом инъекционной иглы. Перечисленные осложнения возникают при нарушении методики проведения анестезии.
Конец работы -
Эта тема принадлежит разделу:
АНАТОМИЧЕСКИЕ ОСОБЕННОСТИ СТРОЕНИЯ И ИНЕРВАЦИИ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ. ОБЩЕЕ И МЕСТНОЕ ОБЕЗБОЛИВАНИЕ В СТОМАТОЛОГИИ
СТОМАТОЛОГИЧЕСКИЙ ФАКУЛЬТЕТ... Н В Новосядлая В А Проходная П В Мороз...
Неинъекционная местная анестезия
Неинъекционная местная анестезия позволяет получить поверхностное обезболивание тканей. Для такой анестезии используют следующие лекарственные средства (химический или аппликационный метод): 1
Инъекционная местная анестезия
Инфильтрационное обезболивание можно проводить двумя методами - прямым, когда анестетик вводят непосредственно в ткани операционного поля, и непрямым, когда создается депо обезболивающего раствора,
Туберальная анестезия
При туберальной анестезии блокируют задние верхние альвеолярные ветви. Они располагаются в крыловидно-небной ямке и на задненаружной поверхности бугра верхней челюсти. Задние верхние альвеолярные
Инфраорбитальная анестезия
При инфраорбитальной анестезии блокируют периферические ветви подглазничного нерва (малая "гусиная лапка"), передние верхние альвеолярные нервы и среднюю верхнюю альвеолярную ветвь. Де
Анестезия в области большого небного отверстия
При анестезии в области большого небного отверстия блокируется большой небный нерв. Большое небное отверстие находится на пересечении линий, одна из которых проходит через середину коронок третьих
Обезболивание в области резцового отверстия
При анестезии блокируется носонебный нерв, конечные ветви которого выходят из резцового отверстия. Резцовое отверстие расположено между центральными резцами, на 7-8 мм кзади от десневого края резц
Торусальная анестезия.
Обезболивающий раствор вводят в область нижнечелюстного возвышения (torus mandibularis), который располагается выше и кпереди от костного язычка нижней челюсти. Несколько ниже и кнутри от валика
Обезболивание в области щечного нерва
Методика обезболивания. Пациента просят широко открыть рот. Вкол иглы производят в слизистую оболочку щеки, направляя шприц с противоположной стороны, в точку пересечения горизонтальной линии, про
Обезболивание в области подбородочного нерва
Для выполнения анестезии определяют топографию подбородочного отверстия. Оно располагается на пересечении двух взаимно перпендикулярных линий (вертикальной и горизонтальной). Вертикальная линия п
Блокада двигательных волокон нижнечелюстного нерва
Анестезия жевательного нерва по Берше. Вкол иглы производят перпендикулярно к кожному покрову под нижний край скуловой дуги, отступив 2 см от козелка ушной раковины кпереди. Иглу продвигают гориз
Стволовая анестезия (обезболивание верхнечелюстного и нижнечелюстного нервов).
Этот вид обезболивания показан при обширных операциях на верхней и нижней челюстях. Верхнечелюстной нерв блокируют в области круглого отверстия, а нижнечелюстной - у овального. Существует нескольк
Фармакокинетика местных анестетиков
Всасывание местных анестетиков в месте введения зависит от нескольких факторов, включающих дозу, место введения, присутствие сосудосуживающих агентов, таких, как адреналин, наконец, физико-химическ
Фармакодинамика местных анестетиков
Основной механизм заключается в блокаде генерации и проведения нервного импульса. Легковозбудимая мембрана аксона нерва поддерживает трансмембранный потенциал, равный от 90 до 60 мВт. В процессе во
Премедикация в стоматологии
Перед стоматологическим лечением для сохранения адаптационных механизмов и профилактики осложнений общего характера необходима медикаментозная подготовка с преимущественным воздействием на психо
Общие осложнения, возникающие при проведении анестезий
Обморок (лат. syncope - обморок) - приступ кратковременной утраты сознания, обусловленный временным нарушением мозговогокровотока.
Представляет собой внезапную поте
Асфиксия.
Различают 5 видов асфиксий: дислокационная, обтурационная, стенотичсская, клапанная, аспирационноая.
На
Местные осложнения, возникающие при проведении анестезий
Кровотечение.Из места вкола иглы в результате травмы соосуда возможно кровотечение. Для остановки кровотечения нужно туго прижать кровоточащую точку марлевым тампоном. Введение мес
Травматическая контрактура
Контракту́ра (лат. contractura сужение, сокращение, стягивание) ограничение нормальной подвижности в суставе. Это осложнение чаще возникает в результате повреждения инъекционной иглой медиал
Челюсти первое вывихивающее движение делают
а) в язычную сторону
б) в щечную сторону (наружную)
Ответы:
001 – а
006 – в
Большинство хирургов и анестезиологов считают, что приоритет открытия инфильтрационной анестезии принадлежит П. Реклю (1889) и K. Шлейху (1891). С.L. Schleich в 1891 году опубликовал результаты послойной кокаинизации тканей при 224 операциях, в том числе при лапаротомиях и устранении грыж. Меньшая часть, в основном отечественные специалисты, считают, что пионером инфильтрационной анестезии является русский врач А.И. Лукашевич. Он в 1886 году установил, что "инъекции кокаина вызывают обезболивание не только в месте введения, но и в области разветвления нервов, подвергшихся кокаинизации при инфильтрации (выделено нами) окружающих их тканей" (Вишневский А.В., 1954; Кузин М.И., Харнас С.Ш., 1993).
Один из основоположников местной анестезии А. Вleichsteiner считает, что начиная с 1885 года в немецкой литературе появилось такое обилие сообщений по инфильтрационному обезболиванию, что невозможно выделить среди них ведущее (Шефф И., Грубе В.Ф., 1896). Инфильтрационная анестезия зубов впервые проводилась в 1885 году А. Woltler, Н. Landerer, А. Witzel (Петрикас А.Ж., 1997). Поэтому можно констатировать с большой степенью риска, что приоритет использования инфильтрационной анестезии принадлежит А. Вольтлеру, Г. Ландереру и А. Витцелю (Германия).
Первый этап развития местной инфильтрационной анестезии был завершен работами Реклю (Р. Reclus) в 1890 г. и Шлейха (Schleich С.L.) в 1891 г. Шлейх, используя 0,01-0,2% кокаин в гипотонических растворах различных солей, считал, что набухание тканей увеличивает анестезирующий эффект кокаина. Позднее растворы Реклю и Шлейха заменили 0,5% раствором новокаина.
При обширных операциях ткани инфильтрировали по окружности операционного поля. Местная анестезия по Шлейху-Реклю была широко распространена, хотя давала лишь хорошую анестезию кожи и отчасти подкожной клетчатки. Принципиальным недостатком метода Шлейха-Реклю было то, что контакт анестезирующего раствора с нервными окончаниями и стволами обеспечивался диффузией. Этот метод не мог обеспечить надежную анестезию при операциях в челюстно-лицевой области, на органах грудной и брюшной полостей. При манипуляциях на глубоких тканях приходилось выжидать 3-5 мин, прежде чем удавалось продолжить операцию. Все эти недостатки привели к тому, что к 20-м годам метод инфильтрационной анестезии по Шлейху-Реклю, по словам А.В. Вишневского, "был совершенно дискредитирован как метод широких возможностей".
Второй этап развития местной инфильтрационной анестезии связан с именем отечественного хирурга профессора А.В. Вишневского. Значение, преимущества и недостатки этого метода изложены выше.
Третий этап - возрождение инфильтрационной анестезии, особенно в стоматологии, - связан с разработкой более эффективных анестетиков и совершенствованием техники (интралигаментарная анестезия и др.).
Проводниковая (мандибулярная) анестезия
Проводниковую анестезию нижнего альвеолярного и язычного нервов, так называемую мандибулярную анестезию, чаще всего используют при оперативных вмешательствах на нижней челюсти и окружающих ее мягких тканях. В.Ф. Войно-Ясенецкий (1915) указывает, что мандибулярную анестезию впервые выполнили Halsted и Raymond в 1885 году. Raymond ввел в область язычка нижней челюсти 13 капель 4% раствора кокаина. Наступившее через 7 мин почти полное обезболивание правой половины нижней челюсти и языка продолжалось 28 мин.
В монографии А.Ж. Петрикаса (1997) приводится следующая историческая справка: "В ноябре 1884 г. С.А. Nash после инъекции раствора кокаина вблизи подглазничного отверстия известному хирургу Р.С. Наll безболезненно препарировал и пломбировал центральный резец. Оба исследователя опубликовали это наблюдение. Затем в декабре 1884 г. Р.С. Наll описал клинику и технику проводниковой внутриротовой анестезии на нижней челюсти, которую ему произвел коллега W.S. Нalsted. Но только последний считается пионером мандибулярной анестезии". Итак, американский хирург Уильям Холстед (William Steward Halsted) стал первым клиницистом, применившим кокаин для проводниковой блокады нижнего альвеолярного нерва при удалении зуба.
К сожалению, Halsted, проводя свои эксперименты, стал наркоманом и потратил 2 года на борьбу с лекарственной зависимостью. В 1887 г. Дж. Крайл (Crile G.W.) сообщает об эндоневральной анестезии.
Подлинный же приоритет открытия проводниковой анестезии, как указывает А.М. Середницкий (1952), правда, в эксперименте и путем воздействия на нерв парами эфира, принадлежит русскому хирургу Н.В. Маклакову, который в своей монографии "Об употреблении в оперативной медицине паров серного эфира" (1847) писал: "...Обнажите у здорового животного нерв и приведите его в соприкосновение с эфиром, - животное в течение 1/2 минуты будет обнаруживать от этого боль и производить органом усиленные движения. Через 1,5-2 минуты, пробуя раздражать нерв в точках соприкосновения с эфиром, вы уже заметите в нем значительный упадок чувствительности. По прошествии еще 4-5 минут от начала опыта как самый нерв, так и все те части, которым он посылает ветви, представляются совершенно парализованными, и после того уже ни чувствительность, ни способность производить движения к ним не возвращаются. Если вы посредством острой и тонкой иглы осторожно приподнимите и разорвете наружную неврилематическую покрышку нерва и потом уже приведете его в соприкосновение с эфиром, тогда парализация подлежащих частей произойдет несравненно быстрее". В дальнейшем успешные попытки обезболивания нижнего альвеолярного нерва предпринимали многие известные хирурги, стоматологи и зубные врачи. С.L. Schleich (1898), руководствуясь топографическими исследованиями на трупах, при проведении блокады нижнего луночкового нерва у нижнечелюстного отверстия рекомендовал найти пальцем передний край ветви нижней челюсти и вколоть иглу по середине расстояния между верхними и нижними молярами у внутренней поверхности переднего края ветви нижней челюсти. Затем продвинуть иглу несколько кверху и кзади вдоль кости по направлению к нижнему луночковому нерву на глубину 2-3 см. По мере продвижения иглы выпускают 2-2,5 мл раствора анестетика, который инфильтрирует периневральные ткани у язычка и блокирует нерв.
Н. Вrаun (1905) учел особенности расположения ветвей нижнечелюстного нерва у отверстия нижней челюсти и предложил другой способ их обезболивания. При проведении анестезии он советовал указательным пальцем определить передний край ветви нижней челюсти, медиальнее которого находится ретромолярный треугольник, впервые детально описанный им. Автор рекомендовал расположить цилиндр шприца на противоположной стороне в области клыка и при широко открытом рте вколоть иглу в центр ретромолярного треугольника на 1 см выше жевательной поверхности нижней челюсти.
На всем пути следования иглы, начиная от слизистой оболочки, под которой располагается язычный нерв, он советовал вводить 2-6 мл 1% или 2% раствора новокаина. Н. Вrаun подчеркивал, что описанную им методику модифицировать невозможно, так как она является "сама собой разумеющейся". Действительно, эта методика до настоящего времени не претерпела существенных изменений. Однако в отечественной и зарубежной литературе при описании этого метода мандибулярной анестезии многие авторы указывают иные ориентиры для вкола иглы в вертикальной и горизонтальной плоскостях, рекомендуют погружать иглу глубже или, наоборот, более поверхностно и т.д. (Гофунг М.Е., 1913; Гепштейн И.Я., 1929; Ицкин Я.А., 1929; Верлоцкий А.Е., 1938, 1960; Вейсбрем М.М., 1940; Коцубей Л.А., 1940; Энтин Д.А., 1940; Скопец Е.В., 1949; Кадочников Б.Ф., 1956; Сарманаев Р.Б., 1956; Войно-Ясенецкий В.Ф., 1956; Итина А.И. и соавт., 1958; Старобинский И.М., 1960; Александров Н.М. и соавт., 1976; Егоров П.М., 1981-1985; Петрикас А.Ж., 1997; Levit В., 1924, 1929; Sicher H., 1925; Керреr, 1926; Ginestet G., 1927; Веrg, 1940; Laquardia, 1940; Seldin Н., 1948; Russanow J., 1956; Аrcher W.H., 1958; Каntorowisz А., 1959; Кriesell G., 1959; Iorgensen N.В., 1967; Dscherov D., Russanow J., 1971, Rood J.F., 1972; Goy-Gates G.А.Е., 1973 и др.).
Другой распространенный способ мандибулярной анестезии был предложен G. Fischer (1911). С правой стороны его проводят следующим образом. Голову больного укладывают так, чтобы нижнечелюстная окклюзионная плоскость располагалась параллельно горизонтальной плоскости. Ощупывают передний край ветви нижней челюсти и помещают указательный палец левой руки в ретромолярную ямку. Цилиндр шприца располагают на премолярах левой стороны и при широко открытом рте вкалывают иглу на уровне середины ногтевой фаланги указательного пальца.
После этого иглу продвигают на глубину около 6 мм, до контакта с костью, стараясь при этом не травмировать надкостницу. Далее, чтобы обойти височный гребень, осторожно перемещают шприц вправо до тех пор, пока он не будет располагаться параллельно молярам. Затем иглу продвигают еще на 6 мм и медленно выпускают 0,5 мл раствора анестетика для выключения язычного нерва. После этого шприц осторожно переводят обратно примерно в первоначальное положение (в зависимости от отклонения ветви нижней челюсти) и дополнительно перемещают иглу параллельно горизонтальной плоскости на глубину 10-15 мм, до контакта с костью в области заднего края бороздки шейки нижней челюсти, где вводят еще 1,5 мл раствора анестетика. В зависимости от ширины ветви нижней челюсти общая глубина погружения иглы колеблется от 22 до 27 мм. При проведении обезболивания с левой стороны проводят те же манипуляции, ощупывание переднего края ветви нижней челюсти и ретромолярной ямки выполняют также левой рукой.
Большую роль в усовершенствовании внутриротовых методов мандибулярной анестезии сыграли работы отечественных ученых. А.Е. Верлоцкий (1938) усовершенствовал беспальцевый, или так называемый аподактильный, способ внутриротовой мандибулярной анестезии. Автор рекомендовал помещать цилиндр шприца между нижним клыком и вторым моляром с противоположной стороны. Место укола - латеральный край крыловидно-челюстной складки и биссектриса угла, образованного плоскостями, проходящими через жевательные поверхности верхних и нижних зубов. По методике автора иглу продвигают вглубь мягких тканей на 1,5-2 см, до контакта с костью. Больным с широкой крыловидно-челюстной складкой А.Е. Верлоцкий рекомендовал делать инъекцию в середину крыловидно-челюстной складки, а при узкой - в ее медиальный край. Для выполнения анестезии этим способом необходимо широко открыть рот. При ограниченной подвижности нижней челюсти этот способ применять нельзя (Вайсблат С.Н., 1962).
Д.А. Энтин (1940) подчеркивает, что при выполнении мандибулярной анестезии по Брауну иногда происходит перелом иглы и конец ее оказывается в мышечном слое. Чтобы предупредить это осложнение и упростить технику мандибулярной анестезии, Д.А. Энтин рекомендует при максимально открытом рте направлять иглу почти перпендикулярно к внутренней поверхности ветви нижней челюсти. По его модификации делать инъекцию необходимо на 1 см кзади и выше нижнего третьего моляра и, продвинув иглу до кости, ввести 1 мл анестезирующего раствора, после чего, не прекращая введения анестетика, медленно вывести иглу. Через 2-15 мин наступает анестезия нижнего луночкового и язычного нервов. Для выключения щечного нерва он рекомендует вводить дополнительно в зоне расположения нерва под слизистую оболочку 0,5 мл обезболивающего раствора. На основании результатов более чем 15 тыс. анестезий, выполненных по этой методике, Д.А. Энтин считает, что она наиболее эффективна
По мнению В. Levit (1924), переломов иглы, которые часто встречаются при мандибулярной анестезии, можно избежать. Для этого надо исключить повороты и отклонения иглы от прямой линии при ее продвижении к отверстию нижней челюсти. Он не советует также скользить концевым отделом иглы по неровной внутренней поверхности ветви нижней челюсти. В. Levit рекомендует вводить иглу при широко открытом рте в латеральный край крыловидно-челюстной складки на 1 см выше и параллельно окклюзионной плоскости нижних моляров. При этом продвигают иглу, не касаясь ею кости. На глубине 2,5 см выпускают 1,5 мл раствора анестетика для блокирования нижнего альвеолярного нерва. Затем, сохраняя то же направление, выводят иглу на половину глубины и вводят оставшиеся 0,5 мл раствора для блокирования язычного нерва. В 1929 г. В. Levit пришел к очень важному и правильному выводу, что при любом способе мандибулярной анестезии, основанном на стандартной высоте вкола иглы, могут отмечаться случайности. Для устранения недостатков В. Levit внес некоторые коррективы в свою методику мандибулярной анестезии. Он советует вводить иглу при максимально открытом рте в латеральный край крыловидно-челюстной складки не на 1 см выше уровня поверхности смыкания нижних моляров, а в точку, расположенную на середине расстояния между верхней и нижней окклюзионными плоскостями. По мнению автора, такой подход к определению высоты вкола иглы позволяет учитывать индивидуальные особенности расположения бороздки шейки нижней челюсти. Способ определения высоты вкола иглы, по мнению П.М. Егорова (1985), Левит заимствовал у Шлейха (1898) и по сути дела использовал также стандартное расстояние - половину высоты крыловидно-челюстной складки.
Способ М.М. Вейсбрема - обезболивание на нижнечелюстном возвышении - предложен в 1940 г., а опубликован в журнале "Стоматология" в 1941 г. М.М. Вейсбрем, преподаватель зубоврачебной школы в Пятигорске, назвал нижнечелюстным возвышением(torus mandibulae) плоский костный выступ, расположенный впереди и выше язычка нижней челюсти. Этот выступ образован скрещением плоских гребешков, идущих книзу от мышелкового и венечного отростков, проецируется на слизистую оболочку полости рта в бороздке, которая образуется при широко открытом рте между краем крыловидно-челюстной складки и слизистой оболочкой, покрывающей височный гребень (внутренний край ретромолярной ямки). В рыхлой клетчатке крыловидно-челюстного пространства на уровне нижнечелюстного возвышения проходят нижний луночковый, язычный и щечный нервы. Таким образом, обезболивающий раствор, введенный в область нижнечелюстного возвышения, прерывает одновременно проводимость всех трех нервов. По простоте, доступности выполнения и эффективности способ М.М. Вейсбрема заслуживает распространения (Дубов М.Д., 1969). На сегодняшний день он является методом выбора.
Лагарди (Laguardiа, 1940) предложил оригинальную внутриротовую методику мандибулярной анестезии, которую можно применять также и при контрактуре нижней челюсти. По его мнению, точность определения отверстия нижней челюсти не имеет решающего значения при введении анестетика для блокады ветвей нижнечелюстного нерва. Значительно большую роль при этом играет всё пространство, расположенное над этим отверстием и над бороздкой шейки нижней челюсти, в котором проходят стволы нервов. Это пространство имеет ширину и высоту около 1 см. С латеральной стороны оно ограничено ветвью нижней челюсти, а сзади свободно и не имеет границ. Исходным пунктом для определения места вкола иглы является передний край ветви нижней челюсти. Концевой фалангой II пальца левой руки пальпируют место слияния наружной и внутренней косых линий над ретромолярным треугольником. Затем как можно выше ощупывают передний край ветви нижней челюсти и на уровне шеек зубов верхней челюсти делают инъекцию почти под прямым углом к верхнему зубному ряду. Иглу продвигают по внутренней поверхности ветви нижней челюсти на глубину 2 см. Если ветвь нижней челюсти широкая, то иглу погружают глубже. По пути продвижения иглы выпускают небольшое количество обезболивающего раствора.
По мнению G. Fischer, предложенный Laguardia способ является лучшим из всех внутриротовых методов. Подлежащие блокированию у верхнего края борозды шейки нижней челюсти нижний альвеолярный и язычный нервы располагаются ближе друг к другу, поэтому их легче обезболить. Кроме того, одновременно блокируется щечный нерв.
Дальнейшее усовершенствование анестезии по Лагарди (1940) проведено Вазирани (Индонезия) и Акинози (Нигерия). Внутриротовой способ Вазирани-Акинози (Vasirani S.J., 1960; Akinosi J.O., 1977) мандибулярной анестезии показан при ограничении открывания рта, воспалении, травмах или рубцовой контрактуре, когда мандибулярную или торусальную анестезию выполнить невозможно
Используется длинная стоматологическая игла (5 см) 25 или 27 размера. Вкол делают в слизистую оболочку щеки на уровне шейки последнего верхнего моляра в непосредственной близости от бугра верхней челюсти. Игла продвигается почти параллельно ветви нижней челюсти на глубину 25 мм, где после контрольной аспирации вводят анестетик в количестве 1,8 мл. Достигается как двигательная, так и чувствительная блокада, дающая возможность пациенту открыть рот и провести безболезненно оперативное вмешательство на зубах и альвеолярном отростке нижней челюсти.
Из всех широко известных способов блокады нижнего луночкового нерва одним из наиболее эффективных признан метод, который был предложен в 1973 г. австралийским стоматологом-практиком Гоу-Гейтсом (G.А.Е. Gow-Саtes). Разработкой его автор занимался с 1948 по 1973 гг. Результатом явились высокая эффективность (90% и выше) и безопасность (Рабинович С.А., 2000; Столяренко П.Ю., Кравченко В.В., 2000; Маlamed S.F., 1997 и др.).
Местное обезболивание в стоматологии появилось только в середине XIX века благодаря изобретению шприца и полой иглы, а также открытию анестезирующего действия алкалоида из листьев коки, южноамериканского растения. Первое время такая анестезия применялась довольно примитивным образом - слюной с содержанием сока из коки врач капал на рану или поверхность ротовой полости пациента, требующей обезболивания. Русский ученый В. К. Анреп первым детально изучил листья растения с точки зрения их способности снижать чувствительность тканей ротовой полости и описал их в работе, имевшей историческое значение для стоматологии. Так появилась первая местная анестезия инъекционного и аппликационного характера. Коллеги русского врача обратили внимание на открывающиеся для медицины возможности, и все чаще в печати стали появляться сообщения медиков о методах усовершенствования местной анестезии. Наконец, в 1904 году немецкий химик А. Айхорн синтезировал прокаин, который был зарегистрирован под торговым названием новокаин, применяющийся в современной медицине.
Что такое мандибулярная анестезия
Стоматология сегодня имеет большой выбор разновидностей анестезий. Это открывает перед хирургом-стоматологом широкие возможности, особенно в части лечения маленьких пациентов. Мандибулярная анестезия - это местное обезболивание проводникового типа. Проводниковой называется анестезия, которая применяет временное блокирование передачи нервных импульсов через крупный нервный ствол. К ней обращаются при необходимости абсолютного блока болевых ощущений с нахождением пациента в полном сознании.
Мандибулярная анестезия востребована, если планируется хирургическое вмешательство на нижней челюсти. Неприятным моментом инъекции бывает кратковременное чувство распирания, боли и жжения в области укола. Это ощущение длится несколько секунд и сравнимо с уколом при заборе крови из вены.
Какие зоны обезболивает
Мандибулярная анестезия применяется при необходимости обезболивания нижней челюсти, подбородочной области, зоны под языком, слизистой губ и нижней челюсти, альвеолярного отростка. Мандибулярная анестезия часто используется в детской стоматологии, позволяя врачу точно и быстро делать работу, а ребенку - не бояться посещения кабинета зубного врача. Целью мандибулярной анестезии являются язычный и нижнеальвеолярный нервы.
Методы проведения мандибулярной анестезии
Существует два распространенных метода проведения мандибулярной анестезии. Первый способ является внутриротовым и проводится по модификации Гоу-Гейтса и Акинози. Второй метод - внеротовой, проводится тремя способами - нижнечелюстным, позадичелюстным или подскуловым.
С точки зрения техники различают аподактильный (без пальпации) метод, пальцевый метод, а также модификации Гоу-Гейтса и Акинози.

Мандибулярная анестезия аподактильной техникой проводится наиболее часто. В области необходимого зуба нижней челюсти сначала проводят инфильтрационную анестезию для обезболивания щечного пространства. Затем при наибольшем раскрытии рта пациентом нащупывается грань между нижней и средней третью крыловидно-нижнечелюстной складки в ее латеральном скате. Это место вкола иглы. Сначала её вводят до упора в кость, затем разворачивают в обратную сторону и вводят один миллилитр уже на уровне резцов. В общей сложности инъецируется от 2 до 2.5 мл анестетика.
При пальцевом способе инъекция обезболивающего раствора в количестве 3-4 мл проводится в области ретромолярного пространства и височного гребешка. Введение анестетика осуществляется, как и при аподактильной технике, двумя этапами с изменением положения иглы.
Модификация по Гоу-Гейтсу подразумевает обезболивание сразу трех ветвей нижнечелюстного нерва. С этой целью инъекция анестезирующего раствора вводится в области мыщелокового отростка нижней челюсти.
Если у пациента ограничена возможность открывания рта, мандибулярная анестезия осуществляется по методу Акинози. Пациент не открывает рот и смыкает зубы. Инъекция ставится на границе щечной слизистой и ретромолярной области верхней челюсти.
Для проведения мандибулярной анестезии врач должен иметь высокую квалификацию и глубокие анатомические знания о строении нижней челюсти.
Возможные осложнения
Мандибулярная анестезия в редких случаях приводит к развитию осложнений. Одним из них является онемение тканей глотки с последующим ограничением движений нижней челюсти. В качестве лечения назначается физиотерапия, механическая терапия и введение лекарственных растворов. Гематома может возникнуть как результат повреждения сосуда. Если она не рассасывается самостоятельно, возможно потребуется пункция. При повреждении нерва иногда развивается неврит, для лечения которого требуются физиотерапевтические процедуры с применением нагревательных элементов или электротока. Очень редким осложнением называют временный паралич мышц в результате врачебной ошибки. При нарушении техники анестезии редко происходит обламывание иглы и застревание её в мягких или сухожильных тканях. В таких случаях применяется её хирургическое удаление после рентгенологического обследования. Если же игла не доставляет беспокойства пациенту и вросла в ткань, её можно не удалять.

Любой вид анестезии является для организма стрессом, который необходимо минимизировать. Непосредственно после применения анестезии вставать со стоматологического кресла надо осторожно во избежание головокружения. После обезболивания требуется избегать употребления горячих и алкогольных напитков. Нельзя массировать область инъекции и принимать горячую пищу. Необходимо полоскать ротовую полость содово-солевым или любым другим раствором по назначению врача несколько раз в день. Спать лучше на противоположной от укола стороне.
Противопоказания мандибулярной анестезии
Мандибулярная анестезия не применяется при заболеваниях печени, что связано с большой нагрузкой на неё. Новокаин - единственный анестетик, на который не распространяется это противопоказание. Если требуется проведение обширной операции, местное обезболивание не подходит в силу необходимости введения большого его количества. Эпилепсия и психические заболевания, а также проблемы сердечнососудистой системы являются противопоказаниями к проведению мандибулярной анестезии. При беременности необходимо соотнести риск для плода при воздействии на него лекарственных препаратов. При заболеваниях крови и бронхиальной астме мандибулярная анестезия не проводится. Противопоказания к анестезии необходимо рассматривать в индивидуальном порядке, иногда их список может быть сокращен или, напротив, расширен на усмотрение лечащего врача.
Блокирование нижнего альвеолярного и язычного нервов у нижнечелюстного отверстия можно выполнить внутри- и внеротовым способами. Внутриротовое блокирование осуществляют пальпаторно и аподактильно.
Анестезия пальпаторным способом
Техника проведения мандибулярной анестезии
При максимально открытом рте больного врач помещает указательный палец в ретромолярную ямку, ощупывая при этом внутренний край ветви нижней челюсти. Иглу вводят до кости на 1 см кзади от ногтя указательного пальца и на 1 см выше жевательных поверхностей нижних больших коренных зубов. Шприц должен располагаться у второго малого коренного зуба с противоположной стороны нижней челюсти. Введя иглу на глубину 0,75-1,5 см, выпускают 0,2 мл анестетика для блокирования язычного нерва. На глубине 1,5-2 см, достигнув кости концом иглы, вводят анестетик. Переместить шприц к резцам и продвинуть иглу рядом с костью вглубь на 2,0-2,5 см. Под контролем аспирационной пробы ввести анестетик в объёме до 1,8 мл. Мандибулярная анестезия с применением современных местных анестетиков наступает через 5-10 мин и продолжается в зависимости от применяемого раствора местного анестетика и концентрации вазоконстриктора до 1,5 ч.
Наступление анестезии можно определить по появлению у больного чувства онемения, покалывания, «мурашек», холода на соответствующей половине нижней губы.
Мандибулярная анестезия
Зона обезболивания
Блокада нижнечелюстного и язычного нервов обеспечивает обезболивание зубов, альвеолярного отростка и частично половины тела нижней челюсти, слизистой оболочки с вестибулярной и губной стороны от последнего зуба до средней линии. Анестезия язычного нерва (онемение половины языка, покалывание в области его кончика) наступает через 3-5 мин после анестезии. Эти явления косвенно свидетельствуют об анестезии нижнеальвеолярного нерва. Иногда в результате блокады щёчного нерва происходит обезболивание слизистой оболочки наружной стороны альвеолярного отростка от второго премоляра до второго моляра. Необходимо также блокировать веточки анастомозов с противоположной стороны, вводя раствор анестетика по переходной складке во фронтальном отделе нижней челюсти.
Осложнения мандибулярной анестезии
При введении иглы медиальнее крыловидно-нижнечелюстной складки возможны онемение тканей глотки и повреждение внутренней крыловидной мышцы с последующим появлением контрактуры нижней челюсти. Возможны повреждение сосудов и возникновение кровоизлияния, иногда - образование гематомы, и попадание анестетика в кровяное русло, появление зон ишемии на коже нижней губы и подбородка. При повреждении язычного и нижнего альвеолярного нервов иглой иногда развивается неврит. Изредка наблюдается парез мимических мышц вследствие блокады ветвей лицевого нерва. Возможен перелом инъекционной иглы. Это осложнение возникает при изменении первоначального положения иглы резким движением, когда центральный конец её достаточно глубоко погружён в мягкие ткани или располагается между мышцей и костью. Опасность возрастает при внедрении иглы в сухожилие мышц (чаще височной). Игла ломается в месте перехода её в канюлю. Необходимо использовать качественные иглы, строго соблюдать технику анестезии, не погружать иглу в ткани до канюли, не производить грубых и резких перемещений иглы. Если отломанная часть иглы полностью погружена в ткани, не следует предпринимать немедленной попытки удаления её в поликлинике. Удаление иглы возможно только в стационаре после тщательного рентгенологического обследования. Иногда наблюдаются постинъекционные воспалительные процессы в крыловиднонижнечелюстном пространстве.

Мандибулярная анестезия (аподактильный метод)
Аподактильный способ
Техника анестезии
Анестетик вводят, ориентируясь на ряд анатомических образований. Иглу вкалывают в наружный край крыловиднонижнечелюстной складки на границе верхней и средней трети её длины. Вкол иглы на 1 см выше жевательной поверхности нижних моляров и кзади от внутренней косой линии. В случае значительной ширины крыловидно - нижнечелюстной складки иглу надо вводить посредине её, а если эта складка очень узка, то иглу вкалывают в её медиальный край. Направление иглы почти перпендикулярно ветви нижней челюсти. Шприц расположен на премолярах нижней челюсти на противоположной обезболиванию стороне. На глубине 1,5- 2 см, достигнув кости концом иглы, вводят анестетик. Переместить шприц к резцам и продвинуть иглу рядом с костью вглубь на 2,0-2,5 см, параллельно внутренней поверхности ветви нижней челюсти. Под контролем аспирационной пробы ввести анестетик в объёме до 1,8 мл.
Зона обезболивания
Те же ткани, что и при мандибулярной анестезии, а также ткани, иннервируемые щёчным нервом. Анестезия наступает через 5-8 мин.
